So lange ich die Einführung der Unisextarife noch gar nicht her und ich kann mich an einen (norddeutschen) Versicherer erinnern, der schrieb dann noch vollmundig: “In unseren verbesserten Tarifen der Unisexwelt sind nun auch Leistungen für z.Bsp. Lasik-Operationen enthalten, ein klarer Fortschritt für unsere Kunden.” Doch ist dem so?
Wie war es bisher in den alten Bisextarifen?
Früher, als es noch eine Kalkulation abhängig vom Geschlecht des Versicherungsnehmers gab, da gab in vielen Tarifen keine Nennung von “brechkraftverändernden Operationen”, landläufig auch unter dem Begriff Laser-OP der Augen bekannt. Bei dieser (teuren) Operationsmethode werden mittels Laserkorrektur die Sehschärfen korrigiert und daher eine Brille und/ oder Kontaktlinsen überflüssig.
Wie lange ein solcher Operationserfolg anhält und ob im Alter dennoch Altersfehlsichtigkeit oder andere Augenerkrankungen auftreten, welche eine Brille erforderlich machen, das ist nicht vorhersehbar und kann auch nicht ausgeschlossen werden.
Viele der alten Tarife wurden zu Zeiten geschrieben, da war an eine Operation der Augen mit einem Laser nicht zu denken. In der Vorsehung gab es vielleicht schon erste Ansätze, aber es war undenkbar dieses in der Praxis an Patienten durchzuführen und somit gab es auch keine Veranlassung diesen Bestandteil in die Versicherungsbedingungen aufzunehmen.
Muss der Versicherer dennoch leisten? Wie wurde erstattet?
Klassisches Argument der Versicherer bezieht sich immer auf die medizinische Notwendigkeit, denn diese ist recht einfach als Grund anzuführen, wenn man denn nicht leisten will. So schrieb einer dieser norddeutschen Unternehmen seinem Kunden:
Offen gesagt geht mir diese vermeintliche Argumentation “wir müssen doch gar nicht zahlen” auf den Keks und es gibt da immer und immer wieder Unternehmen, welche regelmäßig negativ auffallen. Warum negativ? Nun, weil man anscheinend die Frage der medizinischen Notwendigkeit nicht verstanden hat oder besser nicht verstehen will und zu dumm faul ist, sich mit den eigenen Versicherungsbedingungen auseinander zu setzen.
Versichert ist die medizinisch notwenige Heilbehandlung
Schön ist ja zumindest einmal, das der Sachbearbeiter in der Lage war, diesen Teil richtig aus den Bedingungen abzulesen. Versichert ist die medizinisch notwendige Heilbehandlung, welche geeignet ist ein Leiden zu lindern oder eine Erkrankung zu heilen. Gleich im nächsten Satz widerspricht sich der Versicherer dann aber selbst, denn er schreibt “zum Ausgleich der Sehschwäche für Brillen und Kontaktlinsen”.
Also, jetzt mal ganz langsam und ganz von vorn. Versichert ist die HeilBEHANDLUNG. Wenn Sie sich eine Brille auf die Nase setzten oder Kontaktlinsen tragen, dann können Sie (solange die drauf bzw. drin ist/ sind) besser sehen, soweit hat das jeder verstanden?
Was genau ist hierbei die BEHANDLUNG? Also die um das Leiden zu lindern oder zu beheben? Komisch das dieses hier bewusst unter den Tisch gekehrt wird und der Kunde für dumm verkauft wird. Die medizinisch notwenige Heilbehandlung ist- so auch die Meinung einer ehemaligen BGH Richterin- die Laser-OP und eben nicht das tragen einer Brille.
Weitere Informationen zum Thema:
Lasik und die Medizinische Notwendigkeit
Central zahlt nun doch die Lasik OP
Hanse Merkur- nun droht man auch noch mit “vertraulichen Informationen”
und mehr Artikel zum Thema Lasik
Das versteht selbst ein Laie, aber dennoch versucht die H. den Versicherungsnehmer hier mal wieder für dumm zu verkaufen.
Zweiter Widerspruch
Versichert ist immer nur die medizinisch notwenige Heilbehandlung. Würde man der (unsinnigen) Argumentation folgen, so bedeutet dieses eine Erstattung von medizinisch nicht notwenigen Leistungen in den neuen Tarifen, was wiederum ein Verstoß gegen die Bedingungen darstellen würde. Oder ist eine identische Behandlung bei Kunden der Alttarife nicht, bei den Kunden der neuen Tarife aber nun plötzlich medizinisch notwenig? Doch da es sich um einen laufenden Fall handelt, möchte ich hier zumindest den Ausgang abwarten.
Schlechterstellung in neuen Tarifen?
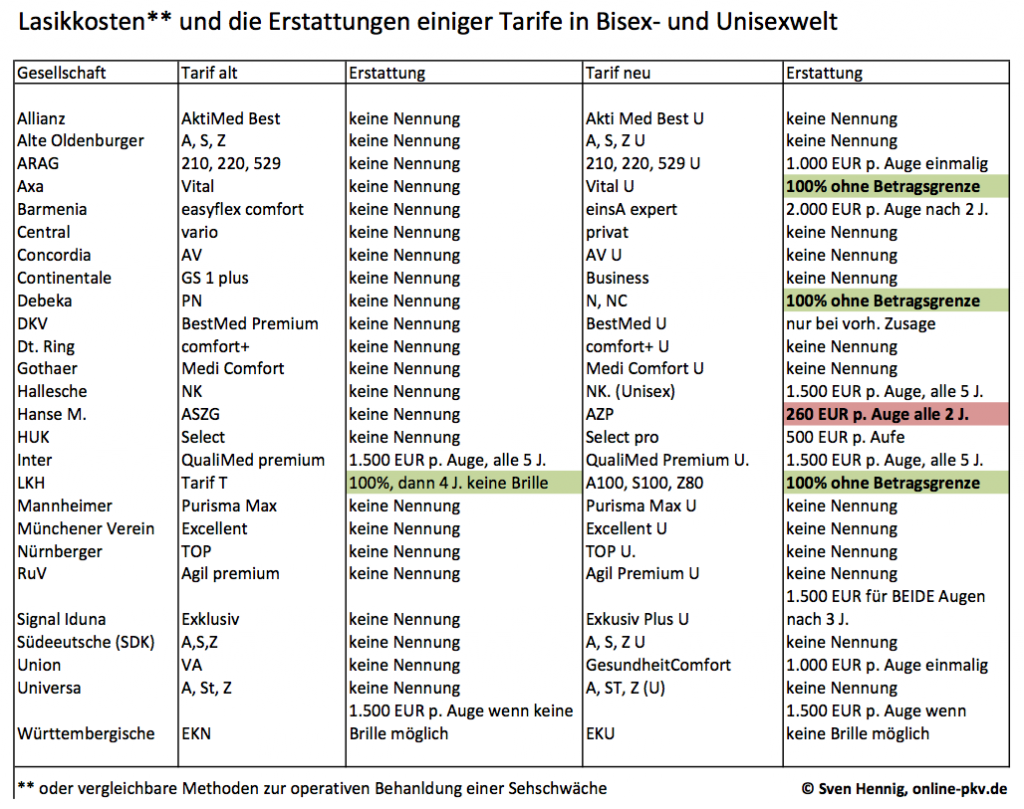
Dennoch ist bei einigen Unternehmen eine Veränderung zu sehen. Die Einführung der Unisestarife hat man auch dazu genutzt, neben vielen Verbesserungen einige Schlechterstellungen durch die Hintertür einzuführen. Auch wenn es auf den ersten Blick ja gut klingt, wenn nun auch solche Leistungen für Lasik etc. versichert sind, sind diese doch oft mit einer Betragsgrenze verbunden. Weiterhin haben einige Versicherer hier Wartezeiten eingeführt und erstatten erst “X Jahre nach Beginn oder nur alle X Jahre”. Auch einmalige Erstattungen während der Vertragslaufzeit sind am Markt vorhanden, was ich zudem für bedenklich halte.
Den “Vogel” schließt jedoch die Hanse Merkur ab, denn diese hat in dem neuen “Top Tarif” des eigenen Hauses, dem Tarif AZP, die wohl unsinnigste Lösung am Markt gefunden. Zukünftig werden Kunden in diesen Tarifen (im Vorgängertarif ASZG müsste man wohl wegen fehlender Regelung unbegrenzt erstatten) gigantische 260 EUR pro Auge erstattet und das sogar noch als Verbesserung verkauft- frech, finde ich. Positiv heben sich in den Unisextarifen die Axa und die Debeka ab, welche 100% der entstehenden Kosten erstatten, ganz ohne Begrenzung oder Wartezeiten. Auch 2.000 EUR bei der Barmenia (nach 2 Jahren Versicherungszeit) sind eine durchaus ordentliche Reglung.
Etwas eng könnten Erstattungen von 1.000 EUR EINMALIG (während der Laufzeit des Vertrages) bei ARAG und Union werden, ebenso die Regelung der Württembergischen, welche nur dann die 1.500 EUR pro Auge überweist, wenn keine Brille möglich ist.
Was zahlt die GKV?
Gesetzlich Versicherte Kunden haben in der Regel keinen Anspruch auf Kostenerstattung für solche Operationen. Diese Leistung ist nicht Bestandteil einer gesetzlichen Krankenkasse und daher darf diese gar nicht erstattet werden. Einige private Versicherer bieten hierzu Zusatztarife an und erstatten dann anteilig eine solche OP. (Beispiel: Nürnberger Krankenversicherung mit neuen Zusatztarifen für Sehen, Hören und Vorsorge – fast ohne Gesundheitsfragen

Hallo,
wenn die LASIK-Behandlung explizit in den Bedingungen erwähnt wird (wie z.B. bei der Barmenia), bedeutet das, dass die medizinische Notwendigkeit nicht mehr explizit durch ein Attest vom Augenarzt (z.B. bei Brillenunverträglichkeit) belegt werden muss und man “einfach so” bei gegebener Fehlsichtigkeit die LASIK-Operation erstattet bekommt? Oder müssen dennoch besondere Gründe, die die Behandlung rechtfertigen, vorliegen?
Hallo Hr. Fricke,
med. notwenig muss eine Behandlung immer sein, aber das diskutieren ob Lasik überhaupt nötig ist, entfällt